Authored by Charles Coffey, MD & Tamer Ghanem, MD PhD; edited by Ellie Maghami, MD FACS
AHNS Education Committee
Introduction
このドキュメントは、中咽頭がんとして知られる頭頸部がんのサブタイプを紹介することを目的としており、中咽頭の正常な解剖学的および生理学的な検討が行われます。 この部位にがんができる要因を定義します。
解剖学 & 機能的考察
中咽頭は咽頭の中央部で、上咽頭と下咽頭の間に位置しています。 中咽頭には、扁桃、舌根、軟口蓋、咽頭壁が含まれる。 これらの部位のいくつかは、頭頸部癌の発生が非常に多い部位であり、これらの部位のいずれかに存在する腫瘍は、大まかには中咽頭腫瘍に分類されます。
扁桃(口蓋扁桃とも呼ばれる)は、中咽頭の両側に位置するリンパ組織の集まりで、気道の免疫機能に関与しています。 小児期には扁桃が非常に大きくなることがありますが、一般的には加齢とともに退縮し、成人では目に見える扁桃組織はほとんど残っていません。 成人における扁桃腺の肥大や非対称性は、単に解剖学的な変化である場合もありますが、腫瘍の存在を示唆する場合もあります。
舌根部(または舌根)とは、中咽頭(舌の後方1/3)にある舌の部分を指します。 舌根部は、機能的にも解剖学的にも口腔内にある舌の部分(舌の前方2/3)である口唇部とは異なり、発声や言語に最も重要な部分です。 舌根部の筋肉は、発声よりも嚥下に関与しており、口から喉への食物や液体の通過を制御する上で重要な役割を果たしています。 腫瘍や手術による組織の欠損、放射線の影響による舌根部の機能障害は、嚥下障害や誤嚥(喉頭や声帯に液体をこぼすこと)を引き起こす可能性があります。
軟口蓋は、硬口蓋(口の天井)の後ろにある筋肉質の軟組織です。
軟口蓋は、硬口蓋(口の天井)の後ろにある筋肉質の軟組織で、発声や嚥下の際に鼻や上咽頭と残りの咽頭や口腔を隔てています。 腫瘍、切除、瘢痕などにより軟口蓋が閉鎖できない場合(口蓋裂閉鎖不全)は、発声時に鼻に液体が逆流するだけでなく、鼻声になることがあります。
疫学
中咽頭は、米国における頭頸部癌の最も一般的な部位の1つです。 米国では毎年、11,000~13,000人が新たに中咽頭がんと診断されていると推定されています(Jemal; Siegel; CDC)。 これらの腫瘍の大部分は扁平上皮癌であり、上部気道を覆う扁平上皮細胞から発生する癌である。 扁平上皮癌は、皮膚、肺、膀胱、子宮頸部など他の多くの部位にも発生する可能性がありますが、腫瘍の挙動や治療法は部位によって大きく異なります。 口腔咽頭扁平上皮癌(OPSCC)は、男性の方が女性よりも4倍以上発症しやすく、全体の年間リスクは、女性が10万人あたり1.4例であるのに対し、男性は10万人あたり6.2例となっています(Jemal, CDC)。
危険因子
タバコとアルコール
タバコの使用は、頭頸部気道癌の大部分における主要な危険因子であることが強く立証されています(Sturgis 04, Sturgis 07)。 頭頸部がんの生涯リスクは、喫煙者では10倍に増加し、最も喫煙量の多い人ではリスクの大きさが25倍にもなります。 アルコールの使用は、頭頸部がん発症の独立した危険因子である。 慢性的な大量飲酒でリスクは高くなりますが、軽度の飲酒でも中咽頭がんの発症リスクを高める可能性があるという証拠もあります(Bagnardi)。 タバコとアルコールの併用は、がんのリスクをさらに高めます(Masberg)。 歴史的に見て、OPSCCを含む頭頸部扁平上皮癌の最大90%は、タバコの使用とアルコールの乱用に起因するとされている(Sturgis 04)。 米国におけるタバコの使用は過去50年間にわたって着実に減少しており、現役喫煙者の割合は1965年の43%から2010年には20%以下に減少している(Mariolis, Skinner)。 一人当たりのアルコール使用量は、1980年代半ばの年間2.7ガロンから2010年には年間2.26ガロンと、より緩やかな減少を示しています(LaVallee)。
Human Papilloma Virus
タバコやアルコールの使用率が減少しているにもかかわらず、中咽頭がんの発生率は過去10年間、着実に上昇しています。 これは主に、ヒト乳頭腫ウイルス(HPV)への感染に関連するがんの増加によるものです。 ヒト乳頭腫ウイルスは、膣内、口腔内、肛門内での性行為によって感染する関連ウイルスの大グループです。 HPVは、米国で最も一般的な性感染症であり、性的に活発な人の半数以上が生涯のある時点で感染しています(NCI)。 HPVのいくつかの株は、子宮頸がん、性器がん、口腔咽頭がんの発症リスクの増加と関連しています。 高リスク株のHPVが上皮細胞に感染すると、ウイルス性タンパク質が生成され、最終的には腫瘍の成長を抑制する細胞の正常な機能を阻害する可能性があります。 ほとんどの患者さんでは、免疫システムがHPV感染を正常に排除し、高リスク株HPVに感染した患者さんのうち、ごく一部の方がHPV関連のがんを発症します。 米国では、14歳から69歳までの人口のうち、約7%の人が口腔内HPVに感染していると推定されています(口腔洗浄剤で検出)。 そのうち約半数(3.7%)が高リスクのHPV株に感染しているとされています(Gillison 2012; Sanders)。 口腔内のHPV感染からHPV関連の口腔咽頭がんが発症するまでのタイムラグは、15年から30年と推定されています。
HPV関連の口腔咽頭がんのリスクプロファイルは、ほとんどの頭頸部がんとは異なります。
HPV関連のOPSCCのリスクプロファイルは、ほとんどの頭頸部がんとは異なります。HPV以外の腫瘍の患者と比較すると、HPV陽性のOPSCCの患者は、若年層、白人、社会経済的地位が高い、非喫煙者、非飲酒者である可能性が高いです。 性歴はHPV陽性のがんと強く関連している。
頭頸部がんとマリファナ使用との関連性が示されていますが、マリファナ使用が OPSCC の独立した危険因子であるかどうかはまだ不明です(Gillison 2008)。 歯周病や歯の喪失など、口腔の健康状態の悪さは、口腔がんや中咽頭がんの病因に関与していると考えられているが、その関連性はわずかであり、一般的に結論は出ていない(Divaris)。 果物や野菜を多く摂取することは、口腔癌や咽頭癌を多少保護する可能性がありますが、その証拠は決定的ではありません(Lucenteforte)。
診断 & 評価
首や喉に持続的な腫瘤がある場合や、中咽頭がんを示唆する症状がある場合は、詳細な評価のために耳鼻咽喉科医(ENT)または頭頸部外科医に紹介する必要があります。 中咽頭がんの症状には、喉の痛み、嚥下困難、体重減少、耳の痛み、声の変化、血の混じった唾液などがあります。 初期評価では、詳細な病歴聴取と包括的な頭頸部検査が行われます。一般的には、オフィスで行われる小型の軟性内視鏡による咽頭および喉頭の検査が含まれます。 中咽頭に疑わしい腫瘍があれば、病理組織学的評価のために生検を行うべきである。 口から直接、あるいは軟性内視鏡を用いて病変に容易にアクセスできる場合には、多くの場合、クリニックで生検を行うことが可能である。 しかし、多くの場合、評価のためには、手術室で全身麻酔下に追加の検査と生検を行う必要がある。 このような手術は、一般的に30分以内に完了し、ほとんどの場合、外来で行うことができます。 頸部のリンパ節ががんに侵されている場合(すなわち、リンパ節転移)、針生検(fine needle aspiration:FNA)によって診断に必要な十分な組織を得ることができる場合もあります。 針生検は、麻酔を必要とせず、臨床現場で行われることがほとんどですが、麻酔下での検査に比べて、病期に関する情報が得られない場合があります。 すべての症例において、生検標本のHPV検査を行うことが推奨される。
OPSCCと確定診断されたすべての患者は、集学的な治療チームによる評価を受けるべきである。
OPSCCと確定診断された患者は、学際的な治療チームによる評価を受けるべきである。 原発性腫瘍、頸部のリンパ節への浸潤、頭頸部以外への転移の証拠を評価するために、画像診断を受けるべきである。 医療機関は、咽頭および頸部のリンパ節を評価するために、頸部のコンピュータ断層撮影(CTスキャン)または磁気共鳴画像(MRI)のいずれかを選択することができます。 このスキャンは、腎臓の機能が低下している患者や造影剤にアレルギーがある患者を除いて、ほぼすべてのケースで造影剤を使用して実施する必要があります。 胸部のCTスキャンも、肺や胸部のリンパ節に転移したがんの有無を評価するために、ほとんどの場合に実施します。
治療前の評価の一環として、放射線治療を選択した患者さんは、治療前に歯科医院での評価を受ける必要があります。 放射線が骨やその周辺組織に影響を及ぼす結果、放射線治療後に行う歯科治療に関連して骨関連の合併症が発生するリスクが大幅に高まります。 最も深刻なケースでは、放射線治療後の抜歯や感染によって骨組織が死滅し(骨粗鬆症)、外科的な骨の除去が必要になることがあります。 このような合併症のリスクを最小限に抑えるために、虫歯や進行した歯周病の証拠がある場合には、放射線照射の前に抜歯を行うことが推奨されます。 すべての患者に対して、治療前の栄養状態および言語・嚥下の評価を行うべきである。 OPSCCの結果として著しい体重減少または嚥下障害が生じている患者は、治療前に外科的に胃に栄養チューブを設置することが有効である。 しかし、多くの患者さんは、治療期間中、経口食を維持することができるため、すべての患者さんに栄養チューブの設置が必要なわけではありません。 OPSCCの治療を受けている患者さんは、治療チームが安全だと認めた場合には、可能な限り、治療期間中も口からの飲食を続けてください。
ごく一部の患者では、異常に肥大したリンパ節の針吸引生検によってのみ扁平上皮癌が診断されることがあります。 このようなケースでは、健康診断、画像診断、術中の生検で、喉に明らかな癌が見つからないことがあります。 このようなケースは、原発がんの発生部位が隠れているため、「原発不明」と呼ばれています。 このような場合には、針で吸引した液をHPVで検査することが特に推奨されます。 HPV陽性であれば、癌の発生部位として中咽頭が最も可能性が高いと考えられ、治療成績の向上が予測されます。
Staging
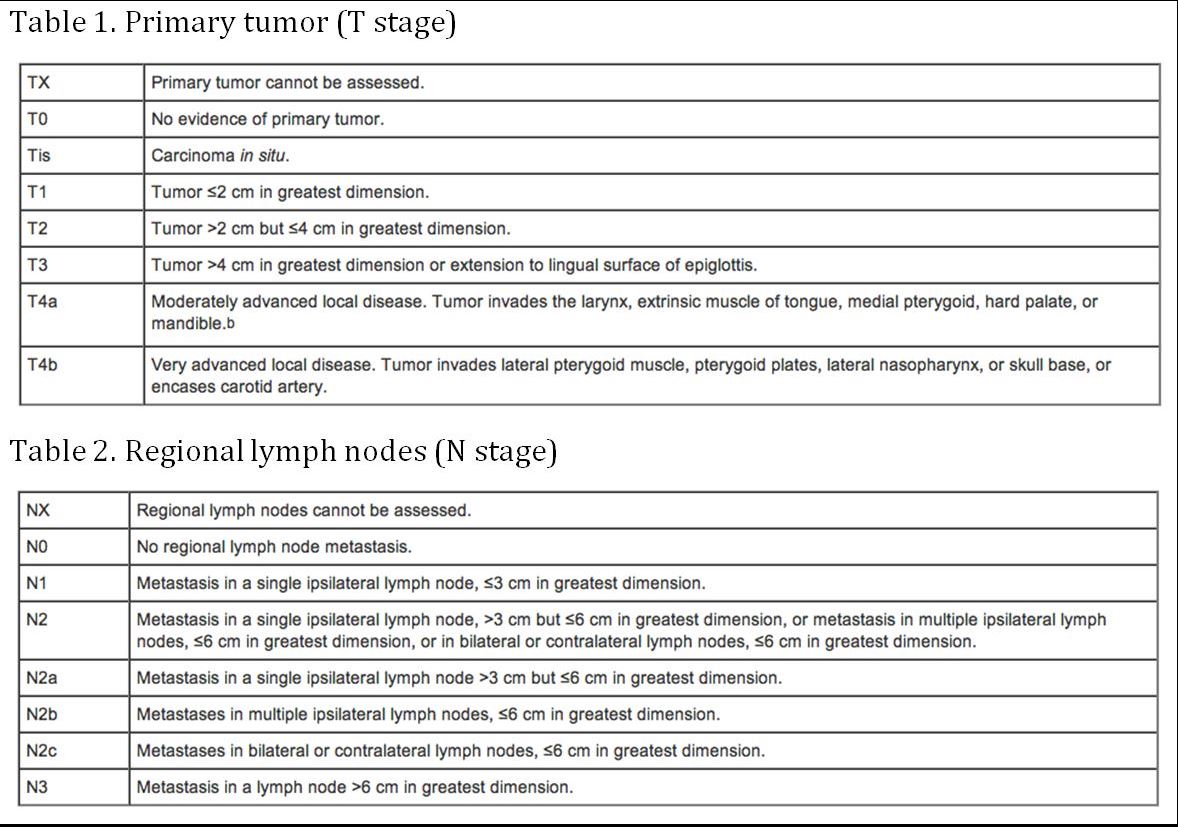

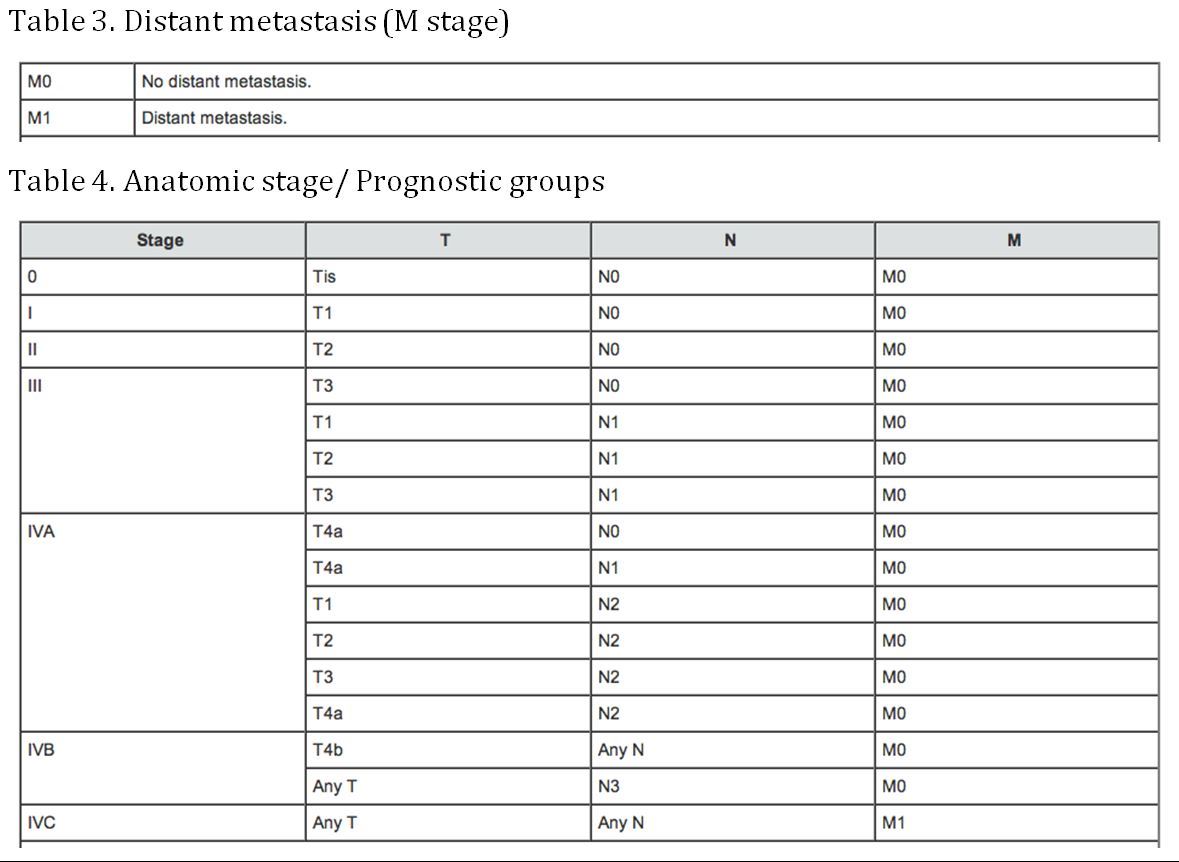

(AJCC: Pharynx. で。 Edge SB, Byrd DR, Compton CC, et al., eds: AJCC Cancer Staging Manual. 7th ed. New York, NY: Springer, 2010, pp 41-56)
Share:
div