Queste lezioni e le risorse di accompagnamento sono utilizzate da me stesso per rimanere conformi alle norme e ai regolamenti dei Centers for Medicare & Medicaid Services (CMS). Tutte le mie lezioni CPT® sono organizzate in una risorsa facile da trovare su Pinterest. Non è necessario essere un membro di Pinterest per visualizzare le mie lezioni sulle procedure CPT®. Mentre stai imparando a capire i codici CPT® E/M, ricorda sempre che hai l’obbligo di assicurarti che la documentazione supporti il livello di servizio che stai presentando per il rimborso. Quanto scrivi sulla cartella non dovrebbe essere usato per determinare il tuo livello di servizio. Ciò che conta sono i dettagli richiesti della vostra documentazione secondo le regole discusse in questa e in altre lezioni CPT®. La guida ai servizi E/M dice che la cura che fornite deve essere “ragionevole e necessaria”. Inoltre, tutte le note di progresso devono essere datate e avere una firma leggibile o una prova di attestazione di firma.
99232 DISCUSSIONE DEL CODICE
Le mie interpretazioni dettagliate qui sotto sono basate sulla mia revisione delle linee guida E&M del 1995 e del 1997, la guida CMS E&M e il sistema di punti di audit della Marshfield Clinic per il processo decisionale medico. Queste risorse possono essere trovate nella mia sezione risorse per hospitalisti. Il sistema di punti della Marshfield Clinic è volontario per i vettori Medicare, ma è diventato lo strumento standard di controllo della conformità in molte parti del paese. Assicuratevi di controllare con la vostra compagnia Medicare nel vostro stato per verificare se usano o meno uno standard diverso da quello che ho presentato qui nella mia discussione educativa gratuita. Raccomando a tutti i lettori di procurarsi il proprio libro di riferimento CPT® aggiornato come autorità definitiva sulla codifica CPT®. L’edizione standard CPT® 2018 raffigurata qui sotto e a destra può essere trovata come risorsa di Amazon per l’acquisto. CPT® 99232 è un codice di fatturazione ospedaliera e può essere usato da qualsiasi operatore sanitario qualificato per essere pagato per le sue valutazioni di assistenza successiva in ospedale. L’American Medical Association (AMA) descrive il codice di procedura CPT® 99232 come segue:
Cura ospedaliera successiva, al giorno, per la valutazione e gestione di un paziente, che richiede almeno 2 di questi 3 componenti chiave: Un’anamnesi estesa focalizzata sul problema; Un esame esteso focalizzato sul problema; Processo decisionale medico di moderata complessità. La consulenza e/o il coordinamento delle cure con altri fornitori o agenzie sono forniti coerentemente con la natura del problema (o dei problemi) e i bisogni del paziente e/o della famiglia. Di solito, il paziente risponde in modo inadeguato alla terapia o ha sviluppato una complicazione minore. I medici passano tipicamente 25 minuti al capezzale e al piano o all’unità dell’ospedale del paziente.
- Storia
- Esame fisico
- Complessità decisionale medica (MDM)
Per tutte le note di avanzamento delle cure successive ospedaliere (99231, 99232, 99233), i due livelli più alti documentati su tre per l’anamnesi, il fisico e il MDM determineranno il corretto livello di servizio. Confrontate questo con il requisito dei tre livelli più alti su tre per gli incontri iniziali di cura in ospedale. Anche in questo caso, solo i due componenti più alti su tre sono necessari per determinare il corretto livello di assistenza per le note di follow-up dell’ospedale. La seguente discussione spiega i requisiti minimi assoluti richiesti per rimanere in conformità con CPT® 99232. Inoltre, ricordate sempre che un incontro faccia a faccia è richiesto quando si presenta la documentazione al CMS per il rimborso.
- Anamnesi ampliata dell’intervallo focalizzato sul problema: Richiede 1-3 componenti per l’anamnesi della malattia attuale (HPI) O la documentazione dello stato di 3 condizioni mediche croniche E 1 revisione dei sistemi (ROS). Non è richiesta l’anamnesi medica passata o l’anamnesi familiare o sociale (PMFSH).
- Esame fisico esteso focalizzato sul problema:
- Le linee guida E/M del 1995 richiedono fino a 7 sistemi o un esame limitato dell’area del corpo interessata e altri sistemi sintomatici o correlati. Si noti la differenza di linguaggio con i sistemi o le aree del corpo. Non sono la stessa cosa. Le linee guida non chiariscono veramente cosa significa “fino a 7 sistemi”, quindi è difficile giustificare esattamente cosa significa. Con questa definizione, solo un sistema si qualificherebbe. Raccomando invece di considerare di usare le più chiare linee guida del 1997.
- Le linee guida E/M del 1997 richiedono almeno 6 punti da uno o più sistemi di organi. Una revisione delle “aree del corpo” e dei “sistemi di organi” accettabili può essere trovata nella guida di riferimento CMS E&M a partire da pagina 47.
- Processo decisionale medico di moderata complessità (MDM): Questo è diviso in tre componenti. I 2 dei 3 livelli più alti di MDM sono usati per determinare il livello generale di MDM. Il livello è determinato da un sistema complesso di punti e rischi. Quali sono le tre componenti di MDM e il livello minimo richiesto di punti e di rischio come definito dallo strumento di audit della Marshfield Clinic?
- Diagnosi (3 punti)
- Dati (3 punti)
- Rischio (moderato) La tabella del rischio può essere trovata a pagina 35 della guida di riferimento CMS E&M.
Il sistema di punti del processo decisionale medico è molto complesso. Ho un riferimento dettagliato ad esso sulle mie schede tascabili E/M descritte qui sotto. Queste carte mi aiutano a capire quale tipo di cura supporta la mia documentazione. Porto queste carte sempre con me e faccio riferimento ad esse tutto il giorno. Mi hanno impedito di fatturare troppo o troppo poco ogni giorno negli ultimi dieci anni.
ESEMPI CLINICI DI 99232
S) dolore acuto all’addome (1 HPI), nessun SOB (1 ROS)O) 120/80 70 Tm 98.6 (tre segni vitali è un organo)Attenzione, addome morbido, toni intestinali presenti, polso regolare, nessun affanno, nessun edema alle gambe, nessuna eruzione cutanea (almeno 6 proiettili da almeno un sistema d’organo)A) Niente di necessarioP) Niente di necessario.
In questo esempio, i requisiti CPT® 99232 sono soddisfatti attraverso le componenti anamnestiche e fisiche. Ricordate, per le visite di cura successive, il più alto 2 su 3 per l’anamnesi, il fisico e l’MDM determina il livello complessivo del servizio. In questo caso, 1 HPI e almeno 6 punti rendono questa nota di progresso di livello 2. Ricordate sempre, tuttavia, che tutte le compagnie di assicurazione richiedono che i codici CPT® siano collegati ad almeno un codice ICD. Se nessun codice ICD è collegato, si può fallire un controllo, a meno che il codice ICD possa essere dedotto altrove nella cartella (come gli ordini). Raccomando sempre di documentare almeno un problema di valutazione per un codice CPT da collegare per il pagamento. Il problema è il codice ICD. ICD sta per International Classification of Diseases. Ecco un altro esempio clinico di un 99232 basato su storia e fisico:
S) No SOB (1 ROS)O) 120/80 70 Tm 98.6Attenzione, polso regolare, nessun affanno, nessun edema alle gambe, nessun rash (almeno 6 proiettili da 1 sistema d’organo)A) HTN, stabile, nessun cambiamento previstoCOPD, stabile, nessun cambiamento previsto (stato di 3 condizioni mediche croniche al posto dell’HPI)CAD, stabile, nessun cambiamento previstoP) Niente di necessario.
S) ROS non in grado secondaria al delirio. (ROS di livello più alto per difetto). HPI paziente ha delirio da ieri sera.(1 HPI)
O) 120/80 70 Tm 98.6 (un proiettile)
A) Gonfiore braccio sinistro coerente con cellulite, nuova insorgenza ( 3 punti, nuovo problema nessun workup)
P) Iniziare antibiotici. (rischio moderato per la gestione dei farmaci da prescrizione)
S) Nessun CP (1 ROS)
O) Niente
Hgb, 12.4 (1 punto) Il tracciato ECG esaminato personalmente mostra l’afib cronica (2 punti)
A) CAD, stabile, nessun cambiamento previsto (1 punto)
COPD, stabile, nessun cambiamento previsto (1 punto) (stato delle 3 condizioni mediche croniche)
Afib cronica, stabile, nessun cambiamento previsto (1 punto)
P) Nessun cambiamento
Questa nota soddisfa un livello 2 di nota di progresso di cura successiva basata su anamnesi e MDM. Lo stato di tre condizioni mediche croniche soddisfa i criteri per un HPI completo, più che sufficiente per il richiesto 1 HPI. Con 1 ROS, questa è un’anamnesi di livello 2. Il fisico non offre nulla in questo esempio. Il MDM è moderato perché ottiene 3 punti sotto la componente di diagnosi per descrivere problemi consolidati, stabili o migliorati. La parte dei dati ottiene tre punti, un punto per la revisione del laboratorio e due punti per la revisione personale dell’ECG. La tabella dei rischi non si applica qui. Ricordate, la MDM è determinata dai due punti più alti su tre per la diagnosi, i dati e il rischio.
Spero che questi esempi clinici comuni offrano un’ulteriore prova che la documentazione è la chiave per rimanere conformi. Scrivere un romanzo non è necessario. Come medici, penso che tendiamo a sottovalutare il livello di complessità che incontriamo perché siamo abituati ad esso. Dobbiamo fare un lavoro migliore nel documentare ciò che facciamo e capire le regole che ci sono state date da seguire. Notate che queste note non sono lunghi saggi. Sono scritti strategicamente per catturare il valore nel lavoro che stiamo facendo ma che non descriviamo nel modo corretto. Non abbiate paura di fatturare il 99232 se l’incontro faccia a faccia che fornite è ragionevole e necessario dal punto di vista medico e la vostra documentazione supporta il CPT® 99232.
DISTRIBUZIONE DEI CODICI DI ASSISTENZA
Qual è la distribuzione dei CPT® 99231, 99232 e 99233 per la medicina interna nel paese? Un vettore di contratti Medicare ci ha dato la risposta in una presentazione in pdf del gennaio 2013 (link non più attivo) (basata su dati da gennaio 2011 a dicembre 2011). Questi dati non riflettono la sottospecialità della medicina ospedaliera all’interno della medicina interna nel suo complesso.
- 99231: circa l’8% del totale dei codici di assistenza successiva al ricovero.
- 99232: circa il 62% del totale dei codici di assistenza successiva al ricovero.
- 99233: circa il 30% del totale dei codici di assistenza successiva al ricovero.
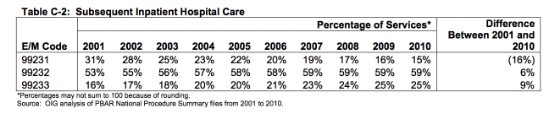
Un’ulteriore risorsa ha descritto la tendenza decennale (2001-2010) delle tendenze di codifica E/M. L’OIG ha pubblicato un rapporto nel maggio 2012 intitolato Coding Trends of Medicare Evaluation and Management Services. Come si può vedere, la proporzione di 99231 vs 99232 vs 99223 si è spostata verso codici a più alta intensità di servizio negli ultimi 10 anni. Questi dati sono per tutte le spese Medicare E/M in questo gruppo di codici e non si limitano alla medicina interna come esaminato poco sopra. Come potete vedere, nel 2010, il 25% dei successivi codici di assistenza ospedaliera stazionaria erano 99233, il 59% erano 99232 e il 15% erano 99231.


- Servizi ammessi: 49.678.548,3
- CARICHI CONSENTITI: $3.485.907.792,33
- PAGAMENTI: $2.725.798.670,67
VALORE RVU
Quanto paga un CPT ® 99232 nel 2017? Questo dipende da quale parte del paese si vive e quale compagnia assicurativa si sta fatturando. I codici E/M, come tutti i codici CPT®, sono pagati in RVU. La conversione in dollari per un RVU nel 2017 è di $35.8887 Questa complessa discussione è stata fatta altrove su The Happy Hospitalist. Per i valori RVU grezzi, un CPT® 99232 vale 2,04 RVU totali. Le RVU di lavoro sono 1,39. Un elenco completo dei valori RVU sui codici E/M ospedalieri comuni può essere trovato in questa risorsa collegata. Qual è il rimborso Medicare 99232? Nel mio stato, un CPT® 99232 paga circa $69 nel 2017.Questo è circa $30 in più di un 99231. La mia scheda di codifica mi ha insegnato che dovrei fatturare per il lavoro che sto fornendo e mi ha insegnato come documentare in modo appropriato. Assicurati di rivedere anche tutte le mie altre lezioni di codifica E/M.

Clicca immagine per la visualizzazione ad alta definizione

Tweet
