Caso clinico
Una bambina di 18 mesi senza storia passata che, un giorno dopo la somministrazione della quarta dose di vaccino DTPa-HiB-IPV, ha presentato diverse lesioni papulovescicolari non prurito sulla coscia destra intorno al sito di iniezione, che erano di colore marrone e 2-4 mm di diametro. Il giorno seguente sono apparse altre lesioni con la stessa morfologia sulla faccia anteriore della gamba controlaterale e sul dorso del piede (Fig. 1). È rimasta afebbrile e senza altri sintomi. Il resto dell’esame fisico era normale. Le è stata diagnosticata un’acrodermatite papulare. Ulteriori test hanno mostrato i seguenti risultati: 12.700 leucociti/μl (55% linfociti). VES: 15 mm, GOT: 47 U/l, il resto degli esami del sangue erano normali. Le sierologie per l’epatite A, B, C e Epstein-Barr erano negative. Le lesioni sono scomparse gradualmente dopo otto settimane di durata, senza trattamento.
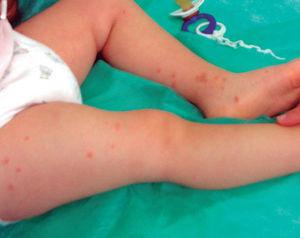
Figura 1. Paziente al secondo giorno di inizio dell’esantema.
Domanda
Qual è la sua diagnosi
Sindrome di Gianotti-Crosti o acrodermatite papulosquamosa infantile postvaccinale
Tradizionalmente, la sindrome di Gianotti-Crosti è stata collegata all’infezione da virus dell’epatite B. Tuttavia, studi successivi hanno dimostrato che altri virus (Epstein-Barr, citomegalovirus, coxsackie, echovirus, parainfluenza e herpesvirus 6) possono causare le stesse manifestazioni. Per questo motivo, il termine sindrome di Gianotti-Crosti è stato utilizzato per descrivere tutte le dermatosi eruttive acrali caratterizzate clinicamente da lesioni papulovescicolari, papuloliquenoidi o papuloedematose, rosa o brunastre, causate da virus, che solitamente seguono un decorso benigno e autolimitato della durata di poche settimane1.
La diagnosi differenziale deve essere stabilita principalmente con le seguenti: acrodermatite enteropatica, eritema infettivo, eritema multiforme, malattia mano-piede-bocca, porpora di Schönlein-Henoch, malattia di Kawasaki, lichen planus, sindrome purpurea papulare da guanti e calzini, orticaria papulare, scabbia, malattia di Letterer-Siwe e reazioni cutanee ai farmaci.
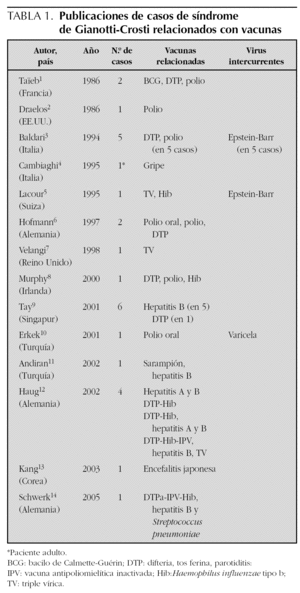
Nel caso clinico presentato, l’unica storia era l’immunizzazione con il vaccino DTPa-Hib-IPV. Diversi casi che collegano la sindrome di Gianotti-Crosti con una precedente vaccinazione sono stati descritti nella letteratura medica (Tabella 1).
Alcuni autori ritengono che la stimolazione del sistema immunitario (vaccinazione) e la coesistenza o l’interferenza con un’infezione virale4,6,11 siano necessarie per lo sviluppo della malattia. Sembra probabile che la patogenesi della malattia sia innescata o dall’antigenemia virale o dalla circolazione di immunocomplessi nel sangue11.
Nel caso presentato è interessante che l’eruzione sia iniziata intorno alla zona dell’iniezione del vaccino, alla quale anche la madre ha suggerito la possibilità di una relazione causale.
Nel caso dei vaccini, tutti gli eventi che si verificano dopo la loro somministrazione sono chiamati “eventi avversi dopo la vaccinazione”, senza implicare una relazione causale, ma solo la temporalità1.
Il caso è stato segnalato al sistema di farmacovigilanza spagnolo (Centro regionale di Castilla y León). Nella valutazione lì, la relazione tra vaccino ed evento avverso è stata valutata come “probabile” (le categorie di probabilità erano improbabile, condizionale, possibile, probabile e definito). Dalla comparsa del sistema di farmacovigilanza spagnolo, sono stati segnalati solo due casi, entrambi nei bambini, uno dopo DTP e l’altro dopo MMR.
Nessun riferimento bibliografico è stato trovato di casi pubblicati in Spagna dell’associazione tra vaccino e Gianotti-Crosti. Tuttavia, ci sono diverse pubblicazioni internazionali che descrivono casi di comparsa di questa sindrome in seguito alla somministrazione di diversi tipi di vaccini nei bambini, compresi i nuovi vaccini combinati (Tabella 1). Gli intervalli descritti tra la vaccinazione e l’eruzione variano da un giorno a due settimane. Questi articoli sottolineano la necessità di considerare i vaccini come fattori eziopatogenetici, anche se la cautela è garantita perché l’età in cui la sindrome di Gianotti-Crostti è più comune, sotto i quattro anni di età, molti bambini avranno una storia di vaccinazione recente.
La notifica e la pubblicazione di nuovi casi può aiutare a comprendere meglio l’eziopatogenesi della sindrome di Gianotti-Crosti.
Riconoscimenti
Vorremmo ringraziare il dott. M. Sainz Gil, tecnico del Centro Regionale di Farmacovigilanza di Castilla y León.
Vorremmo ringraziare il dott.