
Anthony Di Franco, ingeniero, biohacker y diabético, impulsor del proyecto Open Insulin. © Cherise Fong
Oakland, reportaje especial
La diabetes tipo 1 es una enfermedad desafortunada. A menudo mal diagnosticada y comúnmente confundida con la diabetes tipo 2, que tiene la reputación de estar asociada a la obesidad, es incomprendida por el público en general. Afecta principalmente a los niños, pero también a los adultos. No se puede prevenir y es incurable. Sólo existe un tratamiento: dosis constantes, calculadas con precisión y costosas de insulina. Sin estas dosis perfectamente ajustadas de la hormona pancreática, un diabético de tipo 1 puede morir en cuestión de horas.
El acceso a la insulina es un problema mundial. Según T1International, unos 40 millones de personas en todo el mundo viven con diabetes tipo 1, es decir, entre el 5 y el 10% de todos los diabéticos. La mayoría de ellos viven en países donde la educación y el seguro médico son insuficientes. En el África subsahariana, la esperanza de vida de un niño que nace con diabetes tipo 1 es de un año.
En Estados Unidos, donde tres grandes compañías farmacéuticas (Eli Lilly, Novo Nordisk, Sanofi) dominan el mercado de la insulina, y donde su cobertura por parte de las aseguradoras médicas es negociada por tres grandes gestores de beneficios farmacéuticos (Express Scripts, CVS Health, OptumRx), que se benefician de precios más altos, el coste de vivir con diabetes tipo 1 puede ser agobiante para los pacientes, incluso con seguro. Algunos se las ingenian para ahorrar en insulina… a menudo comprometiendo su salud para hacerlo. Otros mueren por ello.
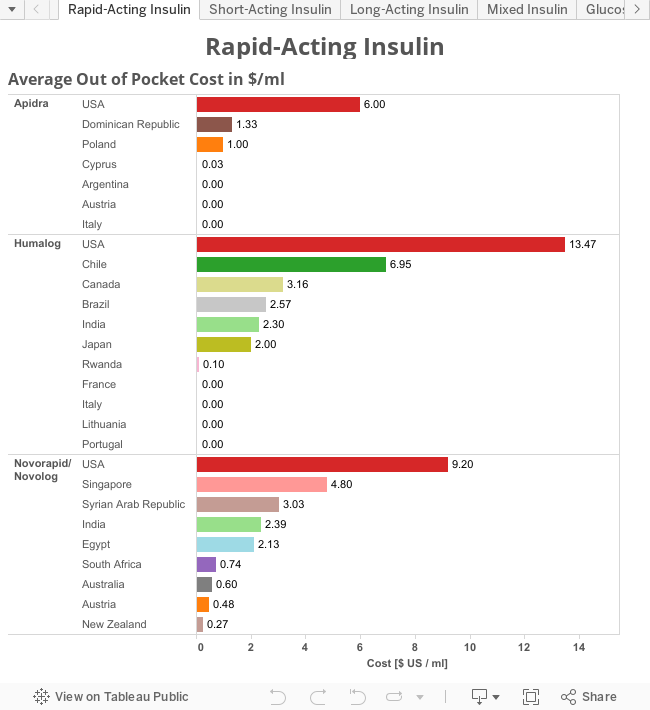
El coste de la insulina por países, graficado por T1International:
Anthony Di Franco, informático, diabético tipo 1 desde 2005 y cofundador de Counter Culture Labs en Oakland (California), lanzó en 2015 el proyecto Open Insulin, impulsado por una campaña de crowdfunding que recaudó más de 16.000 dólares. El objetivo del proyecto es fabricar insulina sintética pura en un laboratorio y luego compartir la receta.
Anthony afirma que esta iniciativa surgió de su creciente «escepticismo» respecto a la industria farmacéutica estadounidense en una economía ultracapitalista. «Me interesa la cultura hacker, cualquier tipo de autonomía que implique medios de producción de cosas en las que la gente confía -más cerca de la escala de los individuos y las comunidades en contraposición a las corporaciones, cuyos intereses están muy alejados de los de la gente a la que se supone que sirven»
A diferencia de la gran mayoría de los medicamentos que se recetan en Estados Unidos, todavía no existe una forma genérica de insulina. Aunque la insulina fue descubierta y desarrollada en la Universidad de Toronto a principios de la década de 1920, los tres gigantes farmacéuticos mantienen su oligopolio sobre la insulina hasta el día de hoy, modificando periódica y ligeramente sus productos para prolongar la vida de sus patentes y, probablemente, pagando a las empresas más nuevas que, de otro modo, podrían salir al mercado.
Como resultado, en la última década, el precio de la insulina se ha quintuplicado. T1International calcula que los estadounidenses gastan una media de más de 500 dólares al mes para tratar la diabetes. En Brasil o en la India, estos costes pueden alcanzar hasta el 80% de los ingresos mensuales de un paciente. De ahí el hashtag #insulin4all.
«Me medía el azúcar en sangre todos los días, pero ahora tengo que comprar las tiras para hacerlo, así que ya no lo hago todos los días. Ahora, sólo lo hago cada mes…» https://t.co/81E15l6PTx #insulin4all pic.twitter.com/vJSvUbS1zU
– T1International (@t1international) April 23, 2018
Actualmente, el Open Insulin Project es una colaboración informal que cuenta con alrededor de una docena de miembros activos en Counter Culture Labs en Oakland, así como voluntarios en varios laboratorios de todo el mundo, como ReaGent en Gante (Bélgica), BioFoundry en Sidney (Australia), Mboalab en Mvolyé (Camerún), dos grupos en Senegal y uno en Zimbabue. También se está llevando a cabo una investigación paralela en la organización sin ánimo de lucro Fair Access Medicines en California.
«Cuando lancé el proyecto en 2015, que yo sepa nadie más estaba trabajando en la fabricación de insulina», dice Anthony. «Pero en cuanto di a conocer lo que estábamos haciendo, muchas otras personas decidieron que querían unirse. Siempre esperamos que hubiera una red más amplia de personas trabajando en estos problemas y que pudiéramos compartir información y compartir los frutos de nuestro trabajo. Ahora mismo hay más grupos en África que en ningún otro lugar, porque tienen una necesidad muy urgente de atención médica básica, incluida la insulina. También tienen menos problemas con las regulaciones onerosas que restringen lo que pueden hacer. Así que espero grandes cosas de esa parte de la colaboración, porque sus problemas son aún mayores que los ya importantes que tenemos aquí.»

En Estados Unidos, los diabéticos de tipo 1 están empezando a piratear su enfermedad. Porque no sólo no bajan los precios, sino que la tecnología va con retraso. La mayoría de los diabéticos de tipo 1 (o sus padres) deben controlar meticulosamente sus niveles de glucosa a lo largo del día y la noche, e inyectarse periódicamente dosis de insulina cuidadosamente calculadas para estabilizar su metabolismo.
Ben West, diabético de tipo 1, es uno de los pioneros de los algoritmos de código abierto que conectan varios dispositivos de monitorización y automatizan el bombeo de insulina. Su trabajo ha sido notablemente el de los proyectos abiertos NightScout, un sistema de monitorización remota de los niveles de glucosa en tiempo real a través de dispositivos que impulsó el movimiento #WeAreNotWaiting, y OpenAPS (Open Artificial Pancreas System), que evolucionó a DIYPS (Do-It-Yourself Pancreas System), desarrollado por la diabética tipo 1 Dana Lewis y su marido Scott Leibrand.
Monitor #Nightscout permanente sobre mi iMac en un Amazon Kindle Fire usado de 30 dólares. Todas mis estadísticas importantes de un vistazo. #Loop #NoEstamosEsperando #T1D #OpenAPS pic.twitter.com/zc0POJILTo
– Alexander Getty (@gettyalex) 19 de abril de 2018
Anthony Di Franco, que estudió teoría de control y sistemas de bucle cerrado en la Universidad de Yale, explica cómo se pueden aplicar a la diabetes: «El sistema es el metabolismo, la entrada de control es la cantidad de insulina que se administra a través de la bomba de insulina y cuándo, luego hay lecturas de azúcar en la sangre que se pueden tomar a través de la monitorización continua, y hay que poner todo eso junto y decidir cuánta insulina se debe administrar en cada momento.»
Los sistemas de bucle cerrado pueden mostrar los niveles de glucosa del paciente en tiempo real en un dispositivo móvil conectado, al tiempo que predicen, calculan y bombean las cantidades adecuadas de insulina de acuerdo con las actividades del paciente. En definitiva, un páncreas artificial. Sin embargo, el DIYPS sigue enfrentándose a dos grandes problemas: no está aprobado oficialmente por la Administración de Alimentos y Medicamentos de Estados Unidos, lo que limita su distribución; y sigue requiriendo conocimientos básicos de programación, si no una determinación acérrima, para su construcción. No obstante, desde 2015 se han construido unas 600 DIYPS, incluso por padres-biohackers de mente abierta.

Entre los que no esperan, tres padres de niños con diabetes tipo 1 -Bryan Mazlish, Jeffrey Brewer y Lane Desborough (cofundador de Nightscout)- se unieron en San Francisco para lanzar la start-up Bigfoot Biomedical, un sistema de páncreas artificial creado por Mazlish, que creía que seguir la vía comercial era la mejor manera de llegar al mayor número de personas posible. A finales de 2017, recaudaron 37 millones de dólares para desarrollar su sistema de administración automática de insulina. Desde entonces, han comenzado los ensayos clínicos y se están teniendo en cuenta las cuestiones de seguridad, para un lanzamiento al mercado previsto para 2020.
En paralelo, Beta Bionics, una corporación de beneficio público fundada en Massachusetts por Edward Damiano, otro padre de un niño diabético tipo 1, está desarrollando iLet, un sistema comercial de páncreas «biónico» con funciones de monitorización y administración igualmente automatizadas, basado en algoritmos de control adaptativo que desarrolló en la Universidad de Boston con Firas El-Khatib. Curiosamente, los gigantes farmacéuticos Eli Lilly y Novo Nordisk han invertido 5 millones de dólares cada uno en Beta Bionics, que también espera entrar en el mercado en los próximos años, a la espera de los ensayos clínicos y la aprobación reglamentaria.
Mientras tanto, la organización sin ánimo de lucro Tidepool ha creado una plataforma de código abierto para poner en común los datos de los dispositivos para la diabetes con el fin de apoyar la investigación y desarrollar software para los pacientes.
Todos estos esfuerzos independientes de bricolaje han empujado a los actores de la industria a construir sus propios sistemas de bucle cerrado, como Dexcom Share y Medtronic 670G. Aunque las start-ups creen que la tecnología del páncreas artificial es más o menos estable, el siguiente reto sigue siendo hacerla accesible a la comunidad global más amplia de diabéticos de tipo 1.

En California, el equipo del Proyecto Insulina Abierta ha producido hasta ahora con éxito proinsulina a partir de un cultivo de bacterias E. coli. Ahora los miembros están trabajando en un cultivo de levadura en un esfuerzo por producir insulina madura, que luego tendrá que ser purificada. «Una vez que podamos unir la producción y la purificación, eso será el núcleo de cómo hacer insulina», explica Anthony. «Luego compartiremos esa información, podríamos intentar fabricar equipos para automatizarlo, o al menos identificar cómo la gente puede conseguir el equipo fácilmente, empaquetarlo, compartirlo, dejar que otras personas dupliquen nuestro trabajo».»
Los otros planes de Open Insulin incluyen el establecimiento de cooperativas propiedad de los pacientes y dirigidas por ellos, que permitan a la gente fabricar su propia medicina o proporcionarles medicamentos a bajo coste. «También podría darnos una forma de compartir los costes y los esfuerzos asociados a la realización de ensayos de forma más amplia», añade Anthony, antes de concluir: «Por fin estamos en el punto en el que lo que tenemos detrás es mucho más que lo que tenemos delante. Es una buena sensación»
Aprenda más sobre la situación de la diabetes de tipo 1 en Estados Unidos en un dibujo animado de WNYC
Lea sobre nuestra visita a Counter Culture Labs