
Anthony Di Franco, ingegnere, biohacker e diabetico, istigatore del progetto Open Insulin. © Cherise Fong
Oakland, rapporto speciale
Il diabete di tipo 1 è una malattia sfortunata. Spesso mal diagnosticato e comunemente confuso con il diabete di tipo 2, che ha la reputazione di essere associato all’obesità, è incompreso dal grande pubblico. Colpisce principalmente i bambini, ma anche gli adulti. Non è prevenibile e incurabile. Esiste un solo trattamento: dosi costanti, calcolate con precisione e costose di insulina. Senza queste dosi perfettamente regolate dell’ormone pancreatico, un diabetico di tipo 1 può morire in poche ore.
L’accesso all’insulina è un problema globale. Secondo T1International, circa 40 milioni di persone nel mondo vivono con il diabete di tipo 1, o il 5-10% di tutti i diabetici. La maggior parte di loro vive in paesi dove l’istruzione e l’assicurazione sanitaria sono insufficienti. Nell’Africa subsahariana, l’aspettativa di vita di un bambino nato con il diabete di tipo 1 è di un anno.
Negli Stati Uniti, dove tre grandi case farmaceutiche (Eli Lilly, Novo Nordisk, Sanofi) dominano il mercato dell’insulina, e dove la loro copertura da parte delle assicurazioni sanitarie è negoziata da tre grandi gestori di benefici farmaceutici (Express Scripts, CVS Health, OptumRx), che beneficiano di prezzi più alti, il costo di vivere con il diabete di tipo 1 può essere paralizzante per i pazienti, anche con l’assicurazione. Alcuni trovano il loro modo di risparmiare sull’insulina… spesso compromettendo la loro salute per farlo. Altri ne muoiono.
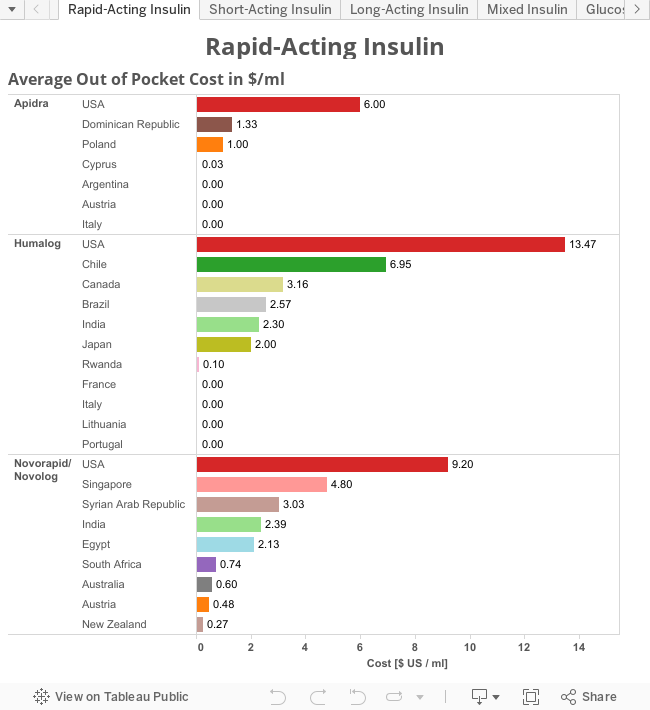
Il costo dell’insulina per paese, tracciato da T1International:
Anthony Di Franco, informatico, diabetico di tipo 1 dal 2005 e cofondatore di Counter Culture Labs a Oakland, California, ha lanciato l’Open Insulin Project nel 2015, spinto da una campagna di crowdfunding che ha raccolto più di 16.000 dollari. L’obiettivo del progetto è quello di fare insulina sintetica pura in un laboratorio, poi condividere la ricetta.
Anthony dice che questa iniziativa è emersa dal suo crescente “scetticismo” nei confronti dell’industria farmaceutica statunitense in un’economia ultra-capitalista. “Sono interessato alla cultura hacker, a qualsiasi tipo di autonomia che coinvolga mezzi di produzione di cose su cui la gente fa affidamento – più vicino alla scala degli individui e delle comunità in opposizione alle corporazioni, i cui interessi sono molto lontani da quelli delle persone che dovrebbero servire. Mentre l’insulina è stata scoperta e sviluppata all’Università di Toronto nei primi anni ’20, i tre giganti farmaceutici mantengono il loro oligopolio sull’insulina fino ad oggi, modificando regolarmente e leggermente i loro prodotti al fine di estendere la vita dei loro brevetti, e probabilmente pagando le nuove aziende che potrebbero altrimenti farsi avanti sul mercato.
Come risultato, negli ultimi dieci anni, il prezzo dell’insulina è aumentato di cinque volte. T1International stima che gli americani spendono in media più di 500 dollari ogni mese per trattare il diabete. In Brasile o in India, questi costi possono arrivare fino all’80% del reddito mensile di un paziente. Da qui l’hashtag #insulin4all.
“Testavo la mia glicemia ogni giorno, ma ora devo comprare le strisce per farlo, quindi non lo faccio più ogni giorno. Ora lo faccio solo ogni mese…”. https://t.co/81E15l6PTx #insulin4all pic.twitter.com/vJSvUbS1zU
– T1International (@t1international) April 23, 2018
Al momento, l’Open Insulin Project è una collaborazione informale che conta circa una dozzina di membri attivi al Counter Culture Labs di Oakland, oltre a volontari in diversi laboratori in tutto il mondo, come ReaGent a Gand (Belgio), BioFoundry a Sydney (Australia), Mboalab a Mvolyé (Camerun), due gruppi in Senegal e uno in Zimbabwe. Una ricerca parallela è in corso anche presso l’organizzazione no-profit Fair Access Medicines in California.
“Quando ho lanciato il progetto nel 2015, per quanto ne so nessun altro stava lavorando per produrre insulina”, dice Anthony. “Ma non appena ho pubblicizzato quello che stavamo facendo, molte altre persone hanno deciso di unirsi a noi. Abbiamo sempre sperato che ci fosse una rete più ampia di persone che lavorano su questi problemi e che potessimo condividere le informazioni e i frutti del nostro lavoro. In questo momento ci sono più gruppi in Africa che altrove, perché hanno un bisogno molto urgente di cure mediche di base, compresa l’insulina. Hanno anche meno problemi con regolamenti onerosi che limitano ciò che possono fare. Quindi mi aspetto grandi cose da quella parte della collaborazione, perché i loro problemi sono ancora più grandi di quelli già significativi che abbiamo qui.”

Già negli Stati Uniti, i diabetici di tipo 1 stanno iniziando a mettere mano alla loro malattia. Perché non solo i prezzi non scendono, ma la tecnologia è in ritardo. La maggior parte dei diabetici di tipo 1 (o i loro genitori) devono monitorare meticolosamente i loro livelli di glucosio durante il giorno e la notte, e periodicamente iniettare dosi accuratamente calcolate di insulina per stabilizzare il loro metabolismo.
Ben West, diabetico di tipo 1, è uno dei pionieri degli algoritmi open source che collegano vari dispositivi di monitoraggio e automatizzano il pompaggio di insulina. Il suo lavoro ha in particolare accompagnato i progetti aperti NightScout, un sistema per il monitoraggio a distanza dei livelli di glucosio in tempo reale attraverso i dispositivi che ha stimolato il movimento #WeAreNotWaiting, e OpenAPS (Open Artificial Pancreas System), che si è evoluto in DIYPS (Do-It-Yourself Pancreas System), sviluppato dalla diabetica di tipo 1 Dana Lewis e suo marito Scott Leibrand.
Monitoraggio permanente #Nightscout sopra il mio iMac su un Amazon Kindle Fire usato da 30 dollari. Tutte le mie statistiche importanti a colpo d’occhio. #Loop #WeAreNotWaiting #T1D #OpenAPS pic.twitter.com/zc0POJILTo
– Alexander Getty (@gettyalex) April 19, 2018
Anthony Di Franco, che ha studiato teoria del controllo e sistemi a circuito chiuso alla Yale University, spiega come si possono applicare al diabete: “Il tuo sistema è il tuo metabolismo, il tuo input di controllo è la quantità di insulina che fornisci attraverso la pompa di insulina e quando, poi ci sono le letture della glicemia che puoi prendere attraverso il monitoraggio continuo, e devi mettere tutto insieme e decidere quanta insulina dare in quale momento.”
I sistemi a circuito chiuso possono visualizzare i livelli di glucosio del paziente in tempo reale su un dispositivo mobile collegato, mentre prevedono, calcolano e pompano quantità appropriate di insulina secondo le attività del paziente. In breve, un pancreas artificiale. Tuttavia, il DIYPS deve ancora affrontare due grandi problemi: non è ufficialmente approvato dalla Food and Drug Administration degli Stati Uniti, che limita la distribuzione; richiede ancora competenze di programmazione di base, se non la determinazione irriducibile, per costruire. Ciononostante, dal 2015 sono stati costruiti circa 600 DIYPS, anche da genitori-biohacker dalla mentalità aperta.

Tra coloro che non sono in attesa, tre padri di bambini con diabete di tipo 1 – Bryan Mazlish, Jeffrey Brewer e Lane Desborough (cofondatore di Nightscout) – si sono riuniti a San Francisco per lanciare la start-up Bigfoot Biomedical, un sistema di pancreas artificiale creato da Mazlish, che credeva che andare sulla strada commerciale fosse il modo migliore per raggiungere il maggior numero di persone possibile. Alla fine del 2017, hanno raccolto 37 milioni di dollari per sviluppare il loro sistema di consegna automatica dell’insulina. Da allora, sono iniziati i test clinici, e si sta tenendo conto delle questioni di sicurezza, per un lancio sul mercato previsto nel 2020.
In parallelo, Beta Bionics, una società di pubblica utilità fondata in Massachusetts da Edward Damiano, un altro padre di un bambino diabetico di tipo 1, sta sviluppando iLet, un sistema commerciale di pancreas “bionico” con funzioni di monitoraggio e consegna analogamente automatizzate, basato su algoritmi di controllo adattivi che ha sviluppato alla Boston University con Firas El-Khatib. È interessante notare che i giganti farmaceutici Eli Lilly e Novo Nordisk hanno investito 5 milioni di dollari ciascuno in Beta Bionics, che spera anche di entrare nel mercato entro i prossimi anni, in attesa di test clinici e approvazione normativa.
Nel frattempo, l’organizzazione no-profit Tidepool ha creato una piattaforma open source per mettere in comune i dati dei dispositivi per il diabete per sostenere la ricerca e sviluppare software per i pazienti.
Tutti questi sforzi indipendenti fai da te hanno spinto gli operatori del settore a costruire i propri sistemi a circuito chiuso, come Dexcom Share e Medtronic 670G. Mentre le start-up credono che la tecnologia del pancreas artificiale sia più o meno stabile, la prossima sfida rimane quella di renderla accessibile alla più ampia comunità globale di diabetici di tipo 1.

In California, il team dell’Open Insulin Project ha finora prodotto con successo proinsulina da una cultura di batteri E. coli. Ora i membri stanno lavorando su una cultura di lievito nel tentativo di produrre insulina matura, che dovrà poi essere purificata. “Una volta che possiamo mettere insieme la produzione e la purificazione, questo sarà il nucleo di come fare l’insulina”, spiega Anthony. “Poi condivideremo queste informazioni, potremmo provare a creare attrezzature per automatizzare il tutto, o almeno identificare come le persone possono ottenere facilmente le attrezzature, impacchettarle, condividerle e permettere ad altre persone di duplicare il nostro lavoro.”
Gli altri piani di Open Insulin includono la creazione di cooperative di proprietà e condotte dai pazienti che permettono alle persone di produrre le proprie medicine o fornire loro medicine a basso costo. “Potrebbe anche darci un modo per condividere i costi e gli sforzi associati alla realizzazione di prove in modo più ampio”, aggiunge Anthony, prima di concludere: “Siamo finalmente al punto in cui ciò che è dietro di noi è molto più di ciò che è davanti a noi. È una bella sensazione.”
Scopri di più sulla situazione del diabete di tipo 1 negli Stati Uniti in un cartone animato della WNYC
Leggi la nostra visita ai Counter Culture Labs