Deze lezingen en bijbehorende bronnen worden door mijzelf gebruikt om te blijven voldoen aan de regels en voorschriften van de Centers for Medicare & Medicaid Services (CMS). Al mijn CPT® lezingen zijn georganiseerd in één gemakkelijk te vinden bron op Pinterest. Je hoeft geen Pinterest lid te zijn om mijn CPT® procedure lezingen te bekijken. Terwijl u CPT® E/M codes leert begrijpen, moet u altijd onthouden dat u een verplichting heeft om ervoor te zorgen dat de documentatie het niveau van de dienst ondersteunt die u indient voor vergoeding. Hoeveel u op de kaart schrijft, mag niet worden gebruikt om uw niveau van dienstverlening te bepalen. Wat van belang is, zijn de vereiste details van uw documentatie volgens de regels die in deze en andere CPT®-lezingen worden besproken. De E/M dienstengids zegt dat de zorg die u verleent “redelijk en noodzakelijk” moet zijn. Bovendien moeten alle aantekeningen gedateerd zijn en voorzien zijn van een leesbare handtekening of een bewijs van ondertekening.
99232 CODE DISCUSSIE
Mijn interpretaties hieronder zijn gebaseerd op mijn onderzoek van de 1995 en 1997 E&M richtlijnen, de CMS E&M gids en het Marshfield Clinic audit puntensysteem voor medische besluitvorming. Deze bronnen zijn te vinden in mijn hospitalist resources sectie. Het Marshfield Clinic puntensysteem is vrijwillig voor Medicare vervoerders maar is het standaard controlemiddel geworden in vele delen van het land. Zorg ervoor dat u bij uw eigen Medicare maatschappij in uw staat controleert of zij al dan niet een andere standaard gebruiken dan die welke ik hier heb gepresenteerd in mijn gratis educatieve discussie. Ik raad alle lezers aan hun eigen bijgewerkte CPT® naslagwerk aan te schaffen als de definitieve autoriteit op het gebied van CPT® codering. De 2018 CPT® standaard editie hieronder afgebeeld en aan de rechterkant kan worden gevonden als een klik via Amazon bron voor aankoop. CPT® 99232 is een ziekenhuis facturatie code en kan worden gebruikt door elke gekwalificeerde zorgverlener om betaald te krijgen voor hun intramurale ziekenhuis volgende zorg evaluaties. De American Medical Association (AMA) beschrijft de CPT® procedurecode 99232 als volgt:
Volgende ziekenhuiszorg, per dag, voor de evaluatie en het beheer van een patiënt, waarvoor ten minste 2 van deze 3 belangrijke componenten nodig zijn: Een uitgebreide probleemgerichte intervalanamnese; Een uitgebreid probleemgericht onderzoek; Medische besluitvorming van matige complexiteit. Begeleiding en/of coördinatie van zorg met andere zorgverleners of instanties worden geboden in overeenstemming met de aard van het probleem of de problemen en de behoeften van de patiënt en/of het gezin. Gewoonlijk reageert de patiënt onvoldoende op de therapie of heeft hij een kleine complicatie ontwikkeld. Artsen brengen gewoonlijk 25 minuten door aan het bed en op de verdieping of afdeling van de patiënt.
- Geschiedenis
- Lichamelijk onderzoek
- Medical Decision Making Complexity (MDM)
Voor alle vervolgberichten voor ziekenhuisopname (99231, 99232, 99233) zullen de hoogste twee van de drie gedocumenteerde niveaus voor anamnese, lichamelijk onderzoek en MDM bepalend zijn voor het juiste niveau van dienstverlening. Vergelijk dit met de eis van de hoogste drie van de drie op de eerste ziekenhuiszorgbijeenkomsten. Ook hier zijn slechts de hoogste twee van de drie componenten nodig om het juiste niveau van zorg te bepalen voor vervolgopnames in het ziekenhuis. In de volgende bespreking worden de absolute minimumvereisten uitgelegd die vereist zijn om in overeenstemming te blijven met CPT® 99232. Daarnaast moet u altijd onthouden dat een persoonlijke ontmoeting vereist is wanneer u documentatie indient bij CMS voor vergoeding.
- Uitgebreide probleemgerichte intervalanamnese: Vereist 1-3 componenten voor de geschiedenis van de huidige ziekte (HPI) OF documentatie van de status van 3 chronische medische aandoeningen EN 1 review van systemen (ROS). Geen medische voorgeschiedenis, familiegeschiedenis of sociale voorgeschiedenis is vereist (PMFSH).
- Uitgebreid probleemgericht lichamelijk onderzoek:
- 1995 E/M richtlijnen vereisen tot 7 systemen of beperkt onderzoek van aangedaan lichaamsgebied en andere symptomatische of gerelateerde systemen. Let op het verschil in woordgebruik met lichaamssystemen of -gebieden. Dat is niet hetzelfde. De richtlijnen verduidelijken niet echt wat “tot 7 systemen” betekent, dus het is moeilijk om precies aan te geven wat dat betekent. Volgens deze definitie zou slechts één systeem in aanmerking komen. Ik raad aan om in plaats daarvan de duidelijker richtlijnen van 1997 te gebruiken.
- 1997 E/M richtlijnen vereisen ten minste 6 kogels van één of meer orgaansystemen. Een overzicht van de aanvaardbare “lichaamsgebieden” en “orgaansystemen” is te vinden in de CMS E&M referentiegids op te beginnen op pagina 47.
- Gematigde complexiteit medische besluitvorming (MDM): Dit is opgesplitst in drie componenten. De 2 van de 3 hoogste niveaus in MDM worden gebruikt om het algemene niveau van MDM te bepalen. Het niveau wordt bepaald door een complex systeem van punten en risico. Wat zijn de drie componenten van MDM en het minimaal vereiste niveau van punten en risico zoals gedefinieerd door de Marshfield Clinic audit tool?
- Diagnose (3 punten)
- Data (3 punten)
- Risico (matig) De tabel met risico’s is te vinden op pagina 35 van de CMS E&M referentiegids.
Het medische besluitvormingspuntensysteem is zeer complex. Ik heb er een gedetailleerde verwijzing naar op mijn hieronder beschreven E/M-zakkaarten. Deze kaarten helpen mij te begrijpen welk type zorg mijn documentatie ondersteunt. Ik draag deze kaarten de hele tijd bij me en verwijs er de hele dag naar. De afgelopen tien jaar heb ik er elke dag mee voorkomen dat ik te veel of te weinig factureerde.
CLINISCHE VOORBEELDEN VAN 99232
S) scherpe pijn in buik (1 HPI), geen SOB (1 ROS)O) 120/80 70 Tm 98.6 (drie vitals is één orgaan)Alert, buik zacht, darmtonen aanwezig, regelmatige pols, geen piepende ademhaling, geen beenoedeem, geen huiduitslag (minstens 6 kogels van minstens één orgaansysteem)A) Niets nodigP) Niets nodig.
In dit voorbeeld wordt voldaan aan de CPT® 99232-vereisten via de onderdelen anamnese en lichamelijk onderzoek. Vergeet niet dat voor volgende zorgbezoeken de hoogste 2 van de 3 voor anamnese, lichamelijk onderzoek en MDM het algemene niveau van dienstverlening bepaalt. In dit geval maakt 1 HPI en ten minste 6 bullets dit een niveau 2 voortgangsnota. Onthoud echter altijd dat alle verzekeringsmaatschappijen vereisen dat CPT®-codes gekoppeld zijn aan ten minste één ICD-code. Als er geen ICD-code aan gekoppeld is, kan een controle mislukken, tenzij de ICD-code elders in het dossier kan worden afgeleid (zoals in de orders). Ik raad altijd aan om ten minste één beoordelingsprobleem te documenteren waaraan een CPT-code moet worden gekoppeld voor betaling. Het probleem is de ICD-code. ICD staat voor International Classification of Diseases. Hier is nog een klinisch voorbeeld van een 99232 op basis van anamnese en lichamelijk onderzoek:
S) Geen SOB (1 ROS)O) 120/80 70 Tm 98.6Alert, regelmatige pols, geen piepende ademhaling, geen beenoedeem, geen huiduitslag (ten minste 6 kogels van 1 orgaansysteem)A) HTN, stabiel, geen veranderingen geplandCOPD, stabiel, geen veranderingen gepland (status van 3 chronische medische aandoeningen in plaats van HPI)CAD, stabiel, geen veranderingen geplandP) Niets nodig.
S) ROS niet in staat secundair aan delirium. (hoogste niveau ROS standaard). HPI patiënt heeft delier sinds afgelopen nacht.(1 HPI)
O) 120/80 70 Tm 98.6 (één kogel)
A) Zwelling linkerarm consistent met cellulitis, nieuw begin ( 3 punten, nieuw probleem geen workup)
P) Start antibiotica. (matig risico voor medicatiebeheer op recept)
In dit voorbeeld voldoet de anamnese aan het hoogste zorgniveau op basis van het onvermogen om een anamnese te verkrijgen. Dit is een anamnese van niveau 3. Het lichamelijk onderzoek voldoet echter slechts aan de criteria voor een niveau 1 vervolgbezoek omdat het slechts één kogel bevat (drie vitale functies). De MDM is matig omdat het voldoet aan een niveau twee voor diagnose op basis van de 3 punten voor een nieuw probleem zonder geplande workup. Bovendien geeft de risicotabel dit een matig risico vanwege het beheer van voorgeschreven medicijnen. Omdat deze nota een niveau één lichamelijk onderzoek heeft, een niveau 2 MDM en een niveau 3 voorgeschiedenis, plaatst de hoogste twee van de drie deze nota in een niveau twee voortgangsnota. Zie je hoe makkelijk dat is? Dit is waarom mijn E/M bedside referentie kaarten, die hieronder staan, zo waardevol zijn. We doen elke dag dingen die we onderwaarderen en als gevolg daarvan factureren we te weinig. Onthoud, het volume van de aantekening doet er niet toe. Wat gedocumenteerd is, bepaalt het niveau van de dienst. Hier volgt nog een laatste klinisch voorbeeld:
S) Geen CP (1 ROS)
O) Niets
Hgb, 12.4 (1 punt) ECG tracing persoonlijk bekeken toont chronische afib (2 punten)
A) CAD, stabiel, geen veranderingen gepland (1 punt)
COPD, stabiel, geen veranderingen gepland (1 punt) (status van 3 chronische medische aandoeningen)
Chronische Afib, stabiel, geen veranderingen gepland (1 punt)
P) Geen veranderingen
Deze notitie voldoet aan een level 2 vervolgzorg voortgangsnotitie op basis van anamnese en MDM. De status van drie chronische medische aandoeningen voldoet aan de criteria voor een volledige HPI, meer dan voldoende voor de vereiste 1 HPI. Met 1 ROS, is dit een niveau 2 anamnese. Het lichamelijk onderzoek levert in dit voorbeeld niets op. De MDM is matig omdat het 3 punten krijgt onder het onderdeel diagnose voor het beschrijven van vastgestelde problemen, stabiel of verbeterd. Het gegevensgedeelte krijgt drie punten, één punt voor het nakijken van het lab en twee punten voor het persoonlijk nakijken van het ECG. De risicotabel is hier niet van toepassing. Onthoud dat MDM wordt bepaald door de hoogste twee van de drie voor diagnose, gegevens en risico.
Ik hoop dat deze veelvoorkomende klinische voorbeelden nog meer bewijs leveren dat documentatie de sleutel is tot compliant blijven. Een roman schrijven is niet nodig. Ik denk dat we als artsen geneigd zijn het niveau van complexiteit waarmee we te maken krijgen te onderschatten, omdat we eraan gewend zijn. We moeten beter documenteren wat we doen en de regels begrijpen die we hebben gekregen om te volgen. Merk op dat deze notities geen lange verhandelingen zijn. Ze zijn strategisch geschreven om de waarde vast te leggen van werk dat we doen, maar niet op de juiste manier beschrijven. Wees niet bang om 99232 in rekening te brengen als de face-to-face ontmoeting die u aanbiedt medisch redelijk en noodzakelijk is en uw documentatie CPT® 99232 ondersteunt.
DISTRIBUTIE VAN SUBSEQUENT CARE CODES
Wat is de distributie van CPT® 99231, 99232 en 99233 voor interne geneeskunde in het land? Een Medicare contract carrier vertelde ons het antwoord in een januari, 2013 pdf (link niet langer actief) presentatie (gebaseerd op januari 2011 tot en met december 2011 gegevens). Deze gegevens weerspiegelden niet het subspecialisme van ziekenhuisartsgeneeskunde binnen de interne geneeskunde als geheel.
- 99231: ongeveer 8% van het totaal aan codes voor intramurale vervolgzorg.
- 99232: ongeveer 62% van het totaal aan codes voor aansluitende verpleging.
- 99233: ongeveer 30% van het totaal aan codes voor daaropvolgende intramurale zorg.
Een extra bron beschreef de tienjarentrend (2001-2010) van E/M-coderingstrends. De OIG publiceerde in mei 2012 een rapport met de titel Coding Trends of Medicare Evaluation and Management Services. Zoals u kunt zien, is de verhouding tussen 99231 vs. 99232 vs. 99223 de afgelopen 10 jaar verschoven naar codes met een hogere intensiteit van dienstverlening. Deze gegevens hebben betrekking op alle Medicare E/M kosten in deze codegroep en niet alleen op interne geneeskunde, zoals hierboven is aangegeven. Zoals u kunt zien, waren in 2010 25% van de daaropvolgende intramurale zorgcodes 99233, 59% waren 99232 en 15% waren 99231.
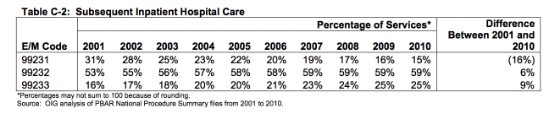

Hier volgen gegevens uit de meest recente 2011 CMS Part B National Procedure Summary Files gegevens (zip-bestand voor 2011) die laten zien hoeveel CPT® 99223-ontmoetingen werden gefactureerd en de dollarwaarde van hun diensten voor Deel B Medicare. Zoals u in de afbeelding hieronder kunt zien, had E/M-code 99232 50.949.134 toegestane diensten in 2011 met toegestane kosten van $ 3.572.992.374,69 en betalingen van $ 2.835.426.378,50.

UPDATE: 2013 Part B National Procedure Summary Files for 99232
- Toegestane diensten: 49.678.548,3
- TOEGESTAANDE KOSTEN: $3.485.907.792,33
- BETALINGEN: $2.725.798.670,67
RVU WAARDE
Hoeveel geld levert een CPT ® 99232 op in 2017? Dat hangt af van in welk deel van het land u woont en welke verzekeringsmaatschappij u factureert. E/M-codes worden, net als alle CPT®-codes, betaald in RVU’s. De omrekening van het dollartarief voor één RVU in 2017 is $35,8887 Deze complexe discussie is elders op The Happy Hospitalist gevoerd. Voor ruwe RVU waarden, is een CPT® 99232 2,04 totale RVUs waard. De RVU’s voor het werk zijn 1,39. Een volledige lijst van RVU waarden voor veel voorkomende hospitalist E/M codes kan gevonden worden op deze gelinkte bron. Wat is de Medicare-vergoeding voor 99232? In mijn staat betaalt een CPT® 99232 ongeveer $ 69 in 2017.Dat is ongeveer $ 30 meer dan een 99231. Mijn codeerkaart heeft me geleerd dat ik moet factureren voor het werk dat ik lever en het heeft me geleerd hoe ik op de juiste manier moet documenteren. Bekijk ook al mijn andere lezingen over E/M-codering.

Klik afbeelding voor hoge definitie

Tweet
