Clinische casus
Een 18-maanden oud meisje zonder voorgeschiedenis die, één dag na toediening van de vierde dosis DTPa-HiB-IPV-vaccin, zich presenteerde met verscheidene niet-pruriticulaire papulovesiculaire laesies op de rechter dij rond de injectieplaats, die bruin van kleur waren en 2-4 mm in diameter. De volgende dag verschenen er andere laesies met dezelfde morfologie op het voorste deel van het contralaterale been en op het dorsale deel van de voet (Fig. 1). Ze bleef afebrile en zonder andere symptomen. De rest van het lichamelijk onderzoek was normaal. Ze werd gediagnosticeerd met papuleuze acrodermatitis. Aanvullende tests toonden de volgende resultaten: 12.700 leukocyten/μl (55% lymfocyten). ESR: 15 mm, GOT: 47 U/l, de rest van de bloedtesten waren normaal. Serologieën voor hepatitis A, B, C en Epstein-Barr waren negatief. De laesies verdwenen geleidelijk na acht weken, zonder behandeling.
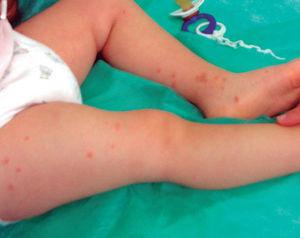
Figuur 1. Patiënt op de tweede dag van het begin van het exantheem.
Vraag
Wat is uw diagnose
Gianotti-Crosti syndroom of postvaccinale infantiele papulosquameuze acrodermatitis
Traditioneel wordt het Gianotti-Crosti syndroom in verband gebracht met hepatitis B virus infectie. Latere studies hebben echter aangetoond dat andere virussen (Epstein-Barr, cytomegalovirus, coxsackie, echovirus, parainfluenza, en herpesvirus 6) dezelfde verschijnselen kunnen veroorzaken. Daarom wordt de term Gianotti-Crosti-syndroom gebruikt om alle acrale eruptieve dermatosen te beschrijven die klinisch worden gekenmerkt door papulovesiculeuze, papuloliquenoïde of papuloedemateuze, roze of bruinachtige, door virussen veroorzaakte papulovesiculaire laesies die gewoonlijk een goedaardig, zelfbegrensd beloop hebben van enkele weken1.
De differentiële diagnose moet in de eerste plaats worden gesteld met de volgende verschijnselen: acrodermatitis enteropathica, erythema infectiosum, erythema multiforme, hand-voet-mondziekte, Schönlein-Henoch purpura, ziekte van Kawasaki, lichen planus, purpurisch papulair handschoen- en soksyndroom, papuleuze urticaria, scabiës, ziekte van Letterer-Siwe en huidreacties op geneesmiddelen.
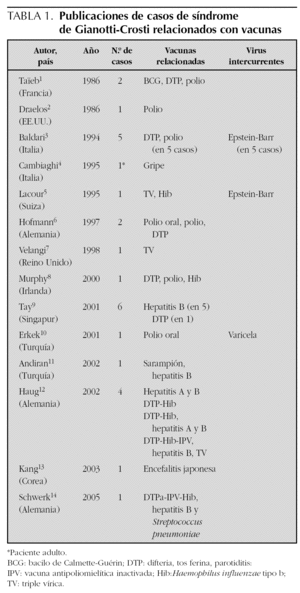
In het gepresenteerde klinische geval, was de enige voorgeschiedenis immunisatie met DTPa-Hib-IPV vaccin. In de medische literatuur zijn verschillende gevallen beschreven waarin een verband werd gelegd tussen het syndroom van Gianotti-Crosti en vroegere vaccinatie (tabel 1).
Sommige auteurs menen dat stimulering van het immuunsysteem (vaccinatie) en coëxistentie of interferentie met een virale infectie4,6,11 nodig zijn voor de ontwikkeling van de ziekte. Het lijkt waarschijnlijk dat de pathogenese van de ziekte wordt uitgelokt hetzij door virale antigenemie hetzij door de circulatie van immunocomplexen in het bloed11.
In het gepresenteerde geval is het interessant dat de huiduitslag begon rond de plaats van de injectie met het vaccin, waarbij zelfs de moeder de mogelijkheid van een oorzakelijk verband opperde.
In het geval van vaccins worden alle voorvallen die zich na de toediening ervan voordoen “ongewenste voorvallen na vaccinatie” genoemd, zonder dat er sprake is van een oorzakelijk verband, maar alleen van tijdelijkheid1.
Het geval werd gemeld bij het Spaanse systeem voor geneesmiddelenbewaking (Regionaal Centrum van Castilla y León). In de evaluatie aldaar werd het verband tussen vaccin en ongewenst voorval beoordeeld als “waarschijnlijk” (waarschijnlijkheidscategorieën waren onwaarschijnlijk, voorwaardelijk, mogelijk, waarschijnlijk, en zeker). Sinds het verschijnen van het Spaanse systeem voor geneesmiddelenbewaking zijn slechts twee gevallen gemeld, beide bij kinderen, één na DTP en de andere na MMR.
Er is geen bibliografische referentie gevonden van in Spanje gepubliceerde gevallen van het verband tussen vaccin en Gianotti-Crosti. Er zijn echter verschillende internationale publicaties waarin gevallen worden beschreven van het optreden van dit syndroom na de toediening van verschillende soorten vaccins bij kinderen, waaronder de nieuwe combinatievaccins (tabel 1). De beschreven intervallen tussen de vaccinatie en de uitslag variëren van een dag tot twee weken. Deze artikelen benadrukken de noodzaak om vaccins als etiopathogene factoren te beschouwen, hoewel voorzichtigheid geboden is omdat op de leeftijd waarop het syndroom van Gianotti-Crostti het meest voorkomt, onder de vier jaar, veel kinderen een geschiedenis van recente vaccinatie zullen hebben.
De melding en publicatie van nieuwe gevallen kan bijdragen tot een beter begrip van de etiopathogenese van het syndroom van Gianotti-Crosti.
Acknowledgements
Wij danken Dr. M. Sainz Gil, technicus van het Regionaal Centrum voor Geneesmiddelenbewaking van Castilla y León.
Wij danken Dr. M. Sainz Gil, technicus van het Regionaal Centrum voor Geneesmiddelenbewaking van Castilla y León.
Wij danken Dr. M. Sainz Gil, technicus van het Regionaal Centrum voor Geneesmiddelenbewaking van Castilla y León.
Wij danken Dr. M. Sainz Gil, technicus van het Regionaal Centrum voor Geneesmiddelenbewaking van Castilla y León.